Hidradenite Supurativa
A hidradenite supurativa (HS) é uma doença de pele inflamatória, crônica e não contagiosa, que afeta principalmente regiões de dobras, como axilas, virilhas, glúteos, mamas e parte interna das coxas. Embora seja mais comum em mulheres e geralmente surja após a puberdade, também pode acometer homens. Uma análise global mostrou prevalência média ao redor de 0,3%, sendo 0,2% na América do Sul.
O que é e como se manifesta?
Na HS, ocorre uma obstrução dos folículos pilosos (a raiz do pelo), o que desencadeia inflamação e pode evoluir para nódulos dolorosos, abscessos com pus, pequenos orifícios na pele (chamados de “túneis”) e cicatrizes. As lesões costumam ser recorrentes, podem ter mau odor e, em estágios avançados, dificultam movimentos e atividades diárias.
Os sinais mais comuns incluem:
- Nódulos profundos e dolorosos;
- Abscessos que drenam secreção (muitas vezes com sangue e odor forte);
- “Túneis” sob a pele que podem permanecer ativos por longos períodos;
- Cicatrizes espessas, que limitam a mobilidade.
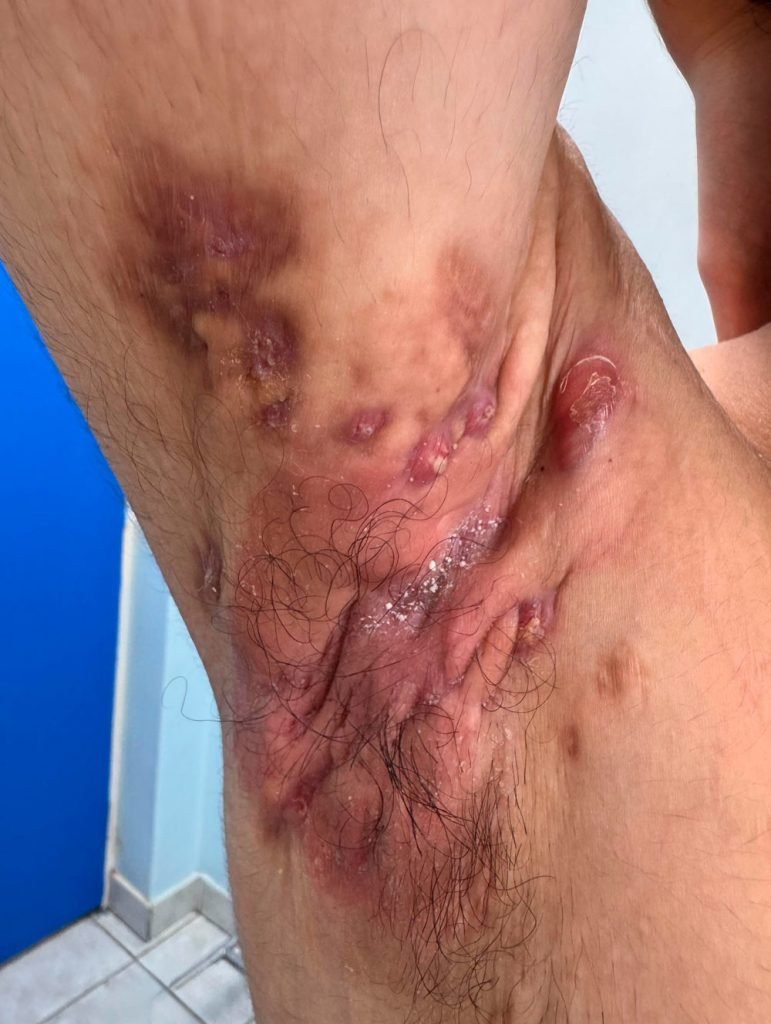
A HS pode ser confundida com outras doenças
Devido à aparência das lesões, a HS pode ser confundida com:
- Acne;
- Foliculite;
- Furúnculos recorrentes.
Essa confusão muitas vezes atrasa o diagnóstico correto, retardando o início do tratamento e trazendo grande impacto à qualidade de vida do paciente.
Atenção:
A HS não é uma infecção sexualmente transmissível (IST), não é causada por falta de higiene e não é contagiosa.
Impacto na vida do paciente
Além da dor e das cicatrizes, a hidradenite pode:
- Prejudicar a autoestima e o convívio social;
- Gerar ansiedade, depressão e isolamento;
- Afetar o desempenho no trabalho ou nos estudos;
- Em casos raros e crônicos, aumentar o risco de câncer de pele (carcinoma de células escamosas).
Comorbidades associadas
A HS é considerada uma doença sistêmica, podendo estar ligada a outras condições, como:
- Obesidade e síndrome metabólica;
- Diabetes e alterações do colesterol;
- Síndrome dos ovários policísticos;
- Doença inflamatória intestinal (como doença de Crohn e colite ulcerativa);
- Artrite;
- Distúrbios de humor, como depressão e ansiedade.
Fatores de risco e hábitos que pioram a HS
Alguns fatores aumentam a chance de desenvolver ou agravar as crises:
- Tabagismo (inclusive cigarro eletrônico e vaping);
- Sobrepeso e obesidade, que intensificam a inflamação e a fricção;
- Estresse;
- Roupas apertadas, que causam atrito nas áreas afetadas;
- Flutuações hormonais (como antes da menstruação);
- Dieta rica em açúcares, ultraprocessados e gordura saturada.
Diagnóstico
O diagnóstico é clínico e deve ser feito por um dermatologista experiente. Em alguns casos, podem ser solicitados exames complementares, como ultrassom cutâneo ou ressonância magnética, para avaliar a extensão da doença.
Tratamento
A HS não tem cura definitiva, mas existem diversas opções para controlar a inflamação, aliviar a dor e evitar a progressão:
- Medicamentos tópicos (antissépticos, antibióticos);
- Antibióticos orais em casos selecionados;
- Corticosteroides, usados por curto período sob supervisão médica;
- Retinoides orais (em casos específicos);
- Imunobiológicos (como adalimumabe, secuquinumabe ou bimequizumabe), indicados em formas moderadas a graves;
- Procedimentos (como drenagem de abscessos, laser para remoção de pelos, injeção de corticoides em lesões ativas);
- Cirurgias para remoção de túneis, cicatrizes ou áreas extensamente afetadas.
O tratamento deve ser personalizado e multidisciplinar, incluindo dermatologistas, endocrinologistas, nutricionistas, psicólogos e outros profissionais.
Como e cuidar da pele
Mudanças no estilo de vida têm grande impacto no controle da doença. Algumas recomendações incluem:
- Parar de fumar e buscar apoio especializado, se necessário;
- Manter um peso saudável, com alimentação equilibrada;
- Praticar atividade física regular;
- Usar roupas largas e respiráveis para reduzir o atrito;
- Lavar a pele com sabonetes suaves ou antissépticos, sem esfregar;
- Evitar a depilação agressiva (como lâmina ou cera) nas áreas afetadas — a depilação a laser pode ser uma opção;
- Comunicar ao dermatologista sintomas como dor nas articulações, alterações intestinais ou mudanças no ciclo menstrual.
Quando procurar um especialista?
Se você apresenta caroços dolorosos e recorrentes em áreas de dobras, procure um dermatologista o quanto antes. O diagnóstico precoce pode evitar complicações e melhorar significativamente a qualidade de vida.





