Hidradenitis Supurativa
La hidradenitis supurativa (HS) es una enfermedad inflamatoria crónica de la piel, no contagiosa, que afecta principalmente las zonas de pliegues, como axilas, ingles, glúteos, mamas y parte interna de los muslos. Aunque es más común en mujeres y suele aparecer después de la pubertad, también puede afectar a los hombres. Un análisis global mostró una prevalencia promedio de alrededor del 0,3%, siendo del 0,2% en América del Sur.
¿Qué es y cómo se manifiesta?
En la HS, se produce una obstrucción de los folículos pilosos (la raíz del vello), lo que desencadena inflamación y puede evolucionar hacia nódulos dolorosos, abscesos con pus, pequeños orificios en la piel (llamados “túneles”) y cicatrices. Las lesiones suelen ser recurrentes, pueden tener mal olor y, en estadios avanzados, dificultar movimientos y actividades diarias.
Los signos más comunes incluyen:
- Nódulos profundos y dolorosos.
- Abscesos que drenan secreción (a menudo con sangre y olor fuerte).
- “Túneles” bajo la piel que pueden permanecer activos durante largos períodos.
- Cicatrices gruesas que limitan la movilidad.
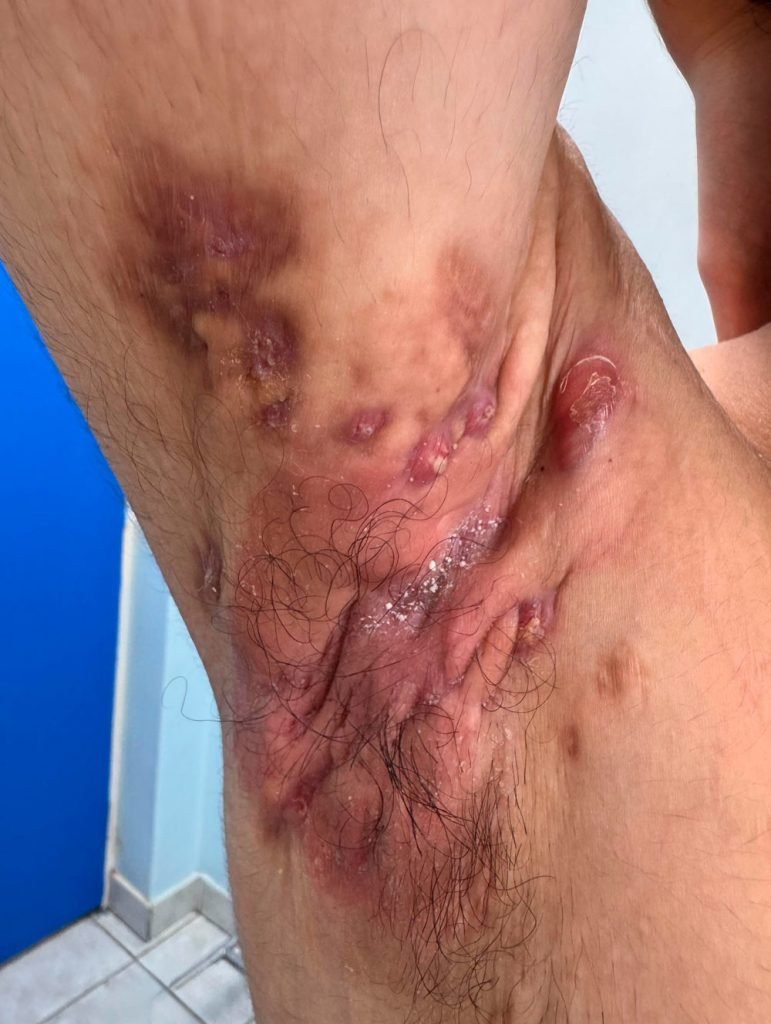
La HS puede confundirse con otras enfermedades
Debido a la apariencia de las lesiones, la HS puede confundirse con:
- Acné
- Foliculitis
- Forúnculos recurrentes
Esta confusión a menudo retrasa el diagnóstico correcto, demorando el inicio del tratamiento y causando un gran impacto en la calidad de vida del paciente.
Atención:
La HS no es una infección de transmisión sexual (ITS), no se debe a falta de higiene y no es contagiosa.
Impacto en la vida del paciente
Además del dolor y las cicatrices, la hidradenitis puede:
- Afectar la autoestima y la interacción social.
- Generar ansiedad, depresión y aislamiento.
- Impactar el desempeño laboral o académico.
- En casos crónicos y raros, aumentar el riesgo de cáncer de piel (carcinoma de células escamosas).
Comorbilidades asociadas
La HS se considera una enfermedad sistémica y puede estar relacionada con otras condiciones, como:
- Obesidad y síndrome metabólico.
- Diabetes y alteraciones del colesterol.
- Síndrome de ovario poliquístico.
- Enfermedad inflamatoria intestinal (como enfermedad de Crohn y colitis ulcerosa).
- Artritis.
- Trastornos del ánimo, como depresión y ansiedad.
Factores de riesgo y hábitos que empeoran la HS
Algunos factores aumentan la probabilidad de desarrollar o agravar los brotes:
- Tabaquismo (incluyendo cigarrillos electrónicos y vaping).
- Sobrepeso y obesidad, que intensifican la inflamación y la fricción.
- Estrés.
- Ropa ajustada que provoca roce en las áreas afectadas.
- Fluctuaciones hormonales (como antes de la menstruación).
- Dieta rica en azúcares, ultraprocesados y grasas saturadas.
Diagnóstico
El diagnóstico es clínico y debe ser realizado por un dermatólogo experimentado. En algunos casos, se pueden solicitar estudios complementarios, como ecografía cutánea o resonancia magnética, para evaluar la extensión de la enfermedad.
Tratamiento
La HS no tiene cura definitiva, pero existen diversas opciones para controlar la inflamación, aliviar el dolor y prevenir la progresión:
- Medicamentos tópicos (antisépticos, antibióticos).
- Antibióticos orales en casos seleccionados.
- Corticoides, usados por períodos cortos bajo supervisión médica.
- Retinoides orales (en casos específicos).
- Inmunobiológicos (como adalimumab, secuquinumab o bimekizumab), indicados en formas moderadas a graves.
- Procedimientos (como drenaje de abscesos, láser para eliminación de vello, inyección de corticoides en lesiones activas).
- Cirugías para eliminar túneles, cicatrices o áreas extensamente afectadas.
El tratamiento debe ser personalizado y multidisciplinario, incluyendo dermatólogos, endocrinólogos, nutricionistas, psicólogos y otros profesionales.
Cómo cuidar la piel
Los cambios en el estilo de vida tienen un gran impacto en el control de la enfermedad. Algunas recomendaciones incluyen:
- Dejar de fumar y buscar apoyo especializado si es necesario.
- Mantener un peso saludable con alimentación equilibrada.
- Realizar actividad física regularmente.
- Usar ropa holgada y transpirable para reducir la fricción.
- Lavar la piel con jabones suaves o antisépticos, sin frotar.
- Evitar la depilación agresiva (como rasurado o cera) en las áreas afectadas; la depilación láser puede ser una opción.
- Informar al dermatólogo sobre síntomas como dolor articular, alteraciones intestinales o cambios en el ciclo menstrual.
¿Cuándo acudir a un especialista?
Si presentas bultos dolorosos y recurrentes en áreas de pliegues, acude a un dermatólogo lo antes posible.
El diagnóstico temprano puede prevenir complicaciones y mejorar significativamente la calidad de vida.





